子宮頸がん
【子宮頸がんとは】
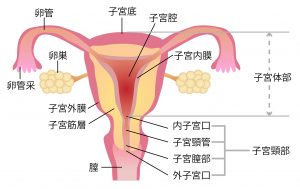
子宮下部の管状の部分を子宮頸部、子宮上部の本体の部分を子宮体部と呼び、それぞれの部位に生じるがんを子宮頸がん、子宮体がん(内膜がん)と言います。 子宮頸がんは、あらゆるがんのなかでもその予防・早期発見に検診の有効性が証明されているがんです。
【子宮頸がんのリスク因子】
子宮頸がんの多くはヒトパピローマウイルス(HPV:Human Papilloma Virus)というウイルスの感染によって生じることがわかってきました。性経験があれば、だれでもこのウイルスに感染しますが、多くの人では自分の免疫力でウイルスが排除されます。しかし、約10%の人は感染が長期間持続し、いわゆるがんの前の段階である子宮頸部異形成をきたします。さらに、そのなかの一部の人が高度異形成を経て子宮頸がんに進行するといわれています。
【症状】
早期には自覚症状はありません。腫瘍の進行とともに不正性器出血やおりものの異常がみられます。特に性行為の際の出血は子宮頸部の腫瘍の可能性がありますので、躊躇せずに婦人科を受診しましょう。
【診断】
★子宮頸部細胞診
子宮頸部をブラシなどで擦過して採取された細胞をグラススライドに塗抹して、顕微鏡で異常細胞の有無を調べます。この検査を子宮頸部細胞診検査といいます。いわゆる子宮頸がん検診です。20歳を過ぎたら、定期的な検診を受けることが推奨されており、市町村から2年に1回検診の案内が届きます。また、職場の健康診断で希望者が婦人科検診を受けることができる場合もありますので、そのような機会を利用して検診を受けるようにしましょう。
★HPVテスト
子宮頸がん検診の有効性は証明されていますが、細胞診検査の限界も指摘されています。つまり、一回の検査だけでは病気を見逃す可能性があります。子宮頸がんの原因であるHPVの存在を調べる、HPV testという検査は細胞診検査より病気を“見逃さない”ことが多くの研究で証明されてきており、海外ではこの検査が細胞診検査と併用されるか、代替されてきています。ただし、注意しなければならないのは、HPV testが陽性だから病気があるということではなく、陰性であれば、病気が隠れている可能性はない(非常に低い)ということです。
★精密検査(組織検査)
子宮頸部の細胞診検査の結果、異形成やがんの疑いが強い場合には、コルポスコピー(拡大鏡)検査によって異常の有無・程度を調べます。病変が認められた場合、その部分から組織を採取し(生検)、病理組織検査を行います。これにより、異形成の程度やがんの有無・種類の診断をします。もし、子宮頸がんと診断されたら、正確な病気の進行度・拡がりを内診、画像検査(CTやMRI)等を用いて子宮の周囲にある臓器、リンパ節、他の臓器への転移を検査します。
【治療】
子宮頸部異形成は、軽度・中等度の場合は通常、定期的な経過観察を行います。高度異形成(上皮内がん)の場合は、LEEP(Loop Electrical Excision Procedure)や円錐切除という方法で病変を切除することを基本とします。
子宮頸がん(浸潤がん)の治療は、手術療法、放射線療法、化学療法(抗がん剤)の3つを単独、もしくは組み合わせて行います。病気の進行期や合併症の有無などを考慮して治療方法が決定されます。
◉◉子宮頸がんワクチンについて◉◉
子宮頸がんの95%以上は、ヒトパピローマウイルス(HPV)というウイルスの感染が原因です。発がん性HPVの中で、HPV16型、HPV18型は特に前がん病変や子宮頸がんへ進行する頻度が高く、スピードも速いと言われています。
しかし、HPV16型、HPV18型の感染は、HPVワクチンによって防ぐことができます。このように、子宮頸がんでは、原因であるHPVに感染しないことによってがんにならないようにすること(1次予防)と、がん検診によるスクリーニングでがんを早期発見・早期治療し、結果的に子宮頸がんによる死亡を予防すること(2次予防)ができます。このように子宮頸がんは、最も予防しやすいがんであり、がん予防の知識が大切となる病気です。